Malý lexikón - „nezaškodí vedieť“
Definície pojmov- Mužský faktor neplodnosti
- Ženský faktor neplodnosti
- vývojové odchýlky vnútorného genitálu
- neprítomnosť ovulácie
- nepriechodné alebo nefunkčné vajíčkovody
- endometrióza
- genetická príčina neplodnosti
- imunologická príčina neplodnosti
- idiopatická sterilita - bez známej príčiny pri negatívnych nálezoch, týka sa celého páru
- Odhaľovanie príčin neplodnosti
- základné gynekologické vyšetrenie
- ultrazvukové vyšetrenie
- vyšetrenie hormonálnych hladín
- zistenie prítomnosti ovulácie
- hysteroskopia
- laparoskopia - zistíme ňou hlavne priechodnosť vajíčkovodov, endometriózu a zrasty
- hysterosalpingografia
- genetické vyšetrenie
- hematologické vyšetrenie
- imunologické vyšetrenie
Definície pojmov
Asistovaná reprodukcia (AR) je multidisciplinárny medicínsky odbor, ktorý má za cieľ pomôcť neplodnému páru počať a donosiť plod. Je súčasťou reprodukčnej medicíny, vyžaduje spoluprácu viacerých odborníkov, hlavne gynekológov-pôrodníkov, embryológov, andrológov, genetikov a imunológov.
Reprodukčná medicína je medicínsky odbor, ktorý sa zaoberá fyziológiou a odchýlkami reprodukčného systému človeka. Zameriava sa na prevenciu, diagnostiku a liečbu porúch a ochorení reprodukčného systému ženy. Asistovaná reprodukcia je súčasťou reprodukčnej medicíny.
Neplodnosť je neschopnosť počať (otehotnieť). Podľa WHO považujeme za neplodnosť, keď nedôjde ku gravidite u páru po viac ako roku pravidelného nechráneného pohlavného styku.
Infertilita je podľa slovenskej terminológie neschopnosť donosiť plod (pár nemá problém počať). Dôležité je upozorniť na rozdielnosť anglickej a slovenskej terminológie, lebo preklad anglického termínu „infertility“ znamená po slovensky „neplodnosť“.
Príčiny neplodnosti
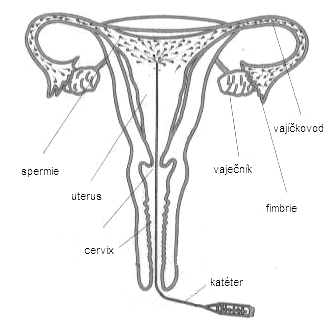
Základom vzniku nového jedinca je splynutie mužskej a ženskej pohlavnej bunky. V odbornej terminológii pohlavnú bunku nazývame gaméta. Mužská gaméta je spermia, ženská gaméta je vajíčko. Spermie dozrievajú v semeníkoch, vajíčka dozrievajú vo vaječníkoch, majú však rozdielny spôsob dozrievania a transportu na miesto určenia. Rozdielny je aj spôsob vyšetrenia ich podielu na príčine neplodnosti. Zároveň je potrebné zdôrazniť, že pri liečbe neplodnosti liečime pár a nie jednotlivých jedincov. Nehľadáme preto „vinníka“ v rámci páru, ale rozoznávame mužský a ženský faktor ako základné delenie príčin neplodnosti.
Pri vyšetrení príčiny neplodnosti zisťujeme, prečo sa pohlavné bunky nemôžu spojiť. Dôvodom môže byť prekážka v ich spojení, napríklad nepriechodné vajíčkovody, alebo ich neprítomnosť alebo znížený počet.
Za fyziologických okolností dochádza k ovulácii (uvoľneniu vajíčka) 10.-16. deň menštruačného cyklu. Vajíčko je zachytené vajíčkovodom a začína sa jeho transport smerom k maternici. Oplodnené môže byť približne do 24 hodín po ovulálcii. K oplodneniu dochádza ešte vo vajíčkovode, v jeho najširšej časti. Oplodnené vajíčko (zygota) sa začína vyvíjať ešte vo vajíčkovode, asi 6 dní trvá transport vzniknutého embrya do maternice, kde musí nájsť podmienky na uhniezdenie a ďalší vývoj. Embryo so dostane do maternice a začína sa uhniezďovať v štádiu blastocysty.
Spermie sa počas pohlavného styku, po vyvrcholení, dostávajú do zadnej pošvovej klenby. Odtiaľ už musia za vajíčkom docestovať samé, vlastným aktívnym pohybom pomocou bičíka. Pri tomto pohybe im môže čiastočne pomôcť orgazmus. Najťažšiu „cestu“ majú cez krčok maternice maternice, kde im môže brániť v pohybe cervikálny hlien, prípadne aj protilátky, ktoré tu môžu byť prítomné.
Zistíme ho minimálne u 50% párov liečených na neplodnosť. Prejavuje sa zníženým počtom spermíí v ejakuláte a znížením ich pohyblivosti. V závažných prípadoch môžu spermie v ejakuláte chýbať (azoospermia), alebo sa vôbec nehýbu (nekrospermia).
Poruchu plodnosti u muža zistíme jednoduchým vyšetrením - spermiogramom. Je to najmenej zaťažujúce vyšetrenie u páru, lebo je úplne neinvazívne - nedochádza k žiadnemu poraneniu, pri základnom spermiograme nie je potrebný odber krvi, nie je potrebná anestézia. Vyšetrením spermiogramu zistíme aktuálny stav - počet spermií v ejakuláte a ich pohyblivosť. Kvalita spermiogramu môže kolísať, nezistíme rovnaké hodnoty pri každom vyšetrení. Podľa WHO je dolná hranica normy 20 mil. pohyblivých spermií v 1 ml ejakulátu.
Príčina zníženého počtu spermií a ich pohyblivosti sa zisťuje ťažšie a v mnohých prípadoch ju nenájdeme. Problematická je aj liečba takýchto stavov, pomocou liekov sa často nedarí. Výhodnou a často jedinou možnosťou mať vlastné potomstvo je pre mužov so zmenenými hodnotami spermiogramu asistovaná reprodukcia, pri ktorej nám teoreticky stačí na oplodnenie jedna zdravá spermia. Pri neprítomnosti spermií v ejakuláte je možné získať spermie mikrochirurgicky z nadsemeníkov alebo semeníkov. Metódy sú popísané v časti liečba neplodnosti.
Každý muž s odchylnými hodnotami spermiogramu by mal absolvovať andrologické vyšetrenie, pri veľmi nízkych hodnotách počtu spermií a pri azoospermii odporúčame genetické vyšetrenie. Rozšírený spermiogram a genetické vyšetrenie spermií je možné v spolupráci s príslušným špecialistami, potrebu takéhoto vyšetrenie a výber metodiky je rozumné zvážiť v rámci konzultácie.
Neplodnosť ženy a jej príčiny sa zisťujú zložitejšie, ako u mužov. Na druhej strane, možnosti liečby sú efektívnejšie a úspešnejšie. Môžeme povedať, že aj mužský faktor neplodnosti u páru vieme riešiť prostredníctvom partnerky - oplodnením v skúmavke a vytvorením vhodných podmienok na uhniezdenie v maternici.
Najčastejšie príčiny neplodnosti u ženy:- vývojové odchýlky vnútorného genitálu
- neprítomnosť ovulácie
- nepriechodné alebo nefunkčné vajíčkovody
- endometrióza
- genetická príčina neplodnosti
- imunologická príčina neplodnosti
- idiopatická sterilita - bez známej príčiny pri negatívnych nálezoch, týka sa celého páru
Môžeme ich zistiť základným gynekologickým vyšetrení, ale na upresnenie je obyčajne potrebné minimálne ultrazvukové vyšetrenie, často aj hysteroskopia, laparoskopia a hysterosalpingografia.
Častou príčinou neplodnosti u žien je neprítomnosť ovulácie - nedochádza k dozretiu a uvoľneniu vajíčka. Porucha môže byť spojená so zmenami menštruačného cyklu, ale pravidelný menštruačný cyklus neznamená, že žena musí mať aj pravidelné ovulácie.
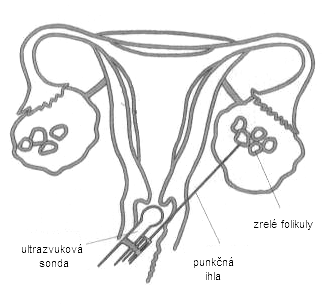
Prítomnosť ovulácie môžeme zistiť sériou ultrazvukových a hormonálnych vyšetrení, ovuláciu obyčajne nevieme potvrdiť jedným vyšetrením, ako je to pri vyšetrení spremiogramu u muža. Obyčajne sledujeme rast folikulu ultrazvukom každé 2-3 dni od 8.-10. dňa menštruačného cyklu, pri nejasných nálezoch si môžeme pomôcť vyšetrením hormonálnych hladín v krvi. Podmienkou sú normálne základné hormonálne hladiny počas menštruácie.
Ovuláciu je možné zistiť aj vyšetrením hormonálnych hladín v moči, podobne ako u tehotenského testu. Sety sú dostupné v lekárni, zisťujú hladinu luteinizačnéoho hormónu (LH)v moči, ktorý pokladáme za hlavný marker ovulácie.
Pri mnohých metódach asistovenej reprodukcie je dôležité zistiť čo najpresnejšie, kedy ovulácia prebehne.
Ultrazvukom nevidno zdravé nepoškodené vajíčkovody. Vidíme ich, keď sú vyplnené tekutinou, ale v takom prípade už nie sú priechodné. Najvhodnejšie vyšetrenie na zistenie stavu vajíčkovodov je laparoskopia s chromopertubáciou. Pri laparoskopii vidíme aj príčinu nepriechodnosti vajíčkovodov, prípadne iné príčiny neplodnosti, napríklad endmetriózu a zrasty. Podľa súčasných poznatkov je výhodnejšie poškodený vajíčkovod pri laparoskopii odstrániť, lebo môže brániť uhniezdeniu vajíčka pri mimotelovom oplodnení. Ďalšie možnosti vyšetrenia priechodnosti vajíčikovov sú hysterosalpingografia (HSG)a kontrastné ultrazvukové vyšetrenie (HYCOSY). Pri HSG vyšetrujeme vnútorný genitál náplňou kontrastnej látky pod röntgenom, nevýhodou je možná bolestivosť, röntgenová záťaž, možný falošne pozitívny výsledok pri spazme (kŕči) vajíčkovodu a skutočnosť, že nevídíme príčinu nepriechodnosti a iné príčiny neplodnosti. Kontrastné ultrazvukové vyšetrenie je menej presné.
Endometrióza je ochorenie typické pre ženy. Vzniká tak, že sa sliznica maternice dostane na iné miesta v tele ženy - mimo maternice, najčastejšie do brušnej dutiny a na vaječníky. Podľa zjednodušenej predstavy sa sem môže dostať cez vajíčkovody menštruačnou krvou počas menštruácie, ale na vznik endometriózy poznáme viac teórií. Na týchto miestach potom reaguje na hormonálne podnety, čo sa prejaví drobnými krvácaniami. Ochorenie často a dlho prebieha bez príznakov, najčastejšie príznaky sú bolesť a neplodnosť.
Najpresnejšie vyšetrenie na potvrdenie endometriózy je laparoskopia, podozrenie na endometriózu môže vzniknúť aj pri základnom gynekologickom vyšetrení, ale hlavne pri ultrazvukovom vyšetrení. Liečba endometriózy je hlavne chirurgická - odstránenie ložísk. Niekedy je vhodná podporná hormonálna liečba, ktorá ma za cieľ zabrániť vytvoreniu nových ložísk endometriózy.
Genetické a imunologické vyšetrenie realizujú príslušní špecialisti. Pri asistovanej reprodukcii je nevyhnutná interdisciplinárna spolupráca, ale potrebu a rozsah týchto vyšetrení je potrebné starostlivo zvážiť, lebo sú časovo aj ekonomicky náročné. Genetické vyšetrenie by malo predchádzať vačšinu metód mimotelového oplodnenia.
Väčšina protilátok proti spermiám sa nachádza v hliene krčku maternice. Proti týmto protilátkam spermie ochránime aj pri jednoduchej metóde asistovanej reprodukcie - pri intrauterinnej inseminácii (IUI). Spermie cez rizikovú oblasť s protilátkami vstrekneme v katétri.
Idiopatická sterilita je neplodnosť, pri ktorej nevieme nájsť príčinu, prečo sa páru nedarí počať. Nájdeme ju asi u 20% neplodných párov. Všetky dostupné vyšetrenia sú negatívne - u muža je normálny spermiogram, u ženy je normálny gynekologický nález, pravidelne dochádza k ovulácii, vajíčkovody sú priechodné, nebola zistená endometrióza, obaja majú negatívne genetické aj imunologické vyšetrenie. U takýchto párov môžeme využiť všetky metódy asistovanej reprodukcie, k otehotneniu docháda obyčajne v priebehu 1 - 3 rokov a keď sa nakoniec gravidita „podarí“ retrospektívne môžeme povedať, že sa jednalo o psychogénnu sterilitu.
Vyšetrenia ženy a ich postupnosť pri odhaľovaní príčiny neplodnosti:
- základné gynekologické vyšetrenie
- ultrazvukové vyšetrenie
- vyšetrenie hormonálnych hladín
- zistenie prítomnosti ovulácie
- hysteroskopia
- laparoskopia - zistíme ňou hlavne priechodnosť vajíčkovodov, endometriózu a zrasty
- hysterosalpingografia
- genetické vyšetrenie
- hematologické vyšetrenie
- imunologické vyšetrenie
Správna postupnosť vyšetrení pri zisťovaní príčiny neplodnosti je dôležitá z viacerých dôvodov. Jednoduchšie vyšetrenia sú lacnejšie a pre ženu menej zaťažujúce, často odhalia príčinu neplodnosti bez invazívnych a nákladných vyšetrení. Keď začneme zložitými vyšetreniami, hlavne operačnými, môžeme prehliadnuť jednoduchú príčinu neolodnosti, liečiteľnú iba liekmi, bez potreby operácie. Na druhej strane, keď budeme invazívne vyšetrenia a voľbu vhodnej metódy asistovanej reprodukcie dlho odkladať, môžeme premeškať biologicky vhodný čas na liečbu, lebo obodobie plodnosti je u žien ohraničené.
Základné gynekologické vyšetrenie a ultrazvukové vyšetrenie robí už gynekológ prvého kontaktu. Môže vyšetriť aj základné hormonálne hladiny a zistiť prítomnosť ovulácie. Pri zistení väčších odchýlok by až mal pacientku odoslať na pracovisko reprodukčnej medicíny, aby sa nepremeškal biologicky vhodný čas na liečbu.
Hysteroskopia je jednoduché vyšetrenie obyčajne v krátkej anestézii, pri ktorom prezrieme vnútro maternice. Pri zistení odchýlok môžeme niektoré aj vyriešiť, napríklad odstránenie zrastov, prepážok v dutine maternice, polypov a drobných myómov. Maternicu prezeráme v tekutom priehľadnom prostredí, obyčajne je to fyziologický roztok, ktorý vháňame do maternice pod presne stanoveným tlakom. Takýmto spôsobom maternicu a čiastočne celý vnútorný genitál „prepláchneme“. Tento jav môže mať aj liečebný efekt - môžeme odstrániť drobné neviditeľné zrasty a aktivovať rastové faktory. Všetky tieto deje môžu pomôcť pri uhniezdení vajíčka.
Laparoskopia je operačná metóda, pri ktorej zavádzame do brušnej dutiny len tenké nástroje a optický prístroj pomocou krátkych rezov. Pomocou optiky a týchto nástrojov môžeme brušnú dutinu prezrieť, zistiť priechodnosť vajíčkovodov vstreknutím modrého farbiva (chromopertubácia) a môžeme týmto spôsobom aj operovať, priebeh operácie sledujeme na obrazovkách. Výhodou takéhoto postupu je menšie poranenie, ako pri klasickom operačnom reze, preto je po operácii aj menšia bolestivosť a rýchlejšia rekonvalescencia. Laparoskopiu bežne robíme formou jednodňovej chirurgie.
Pri zisťovaní príčin neplodnosti používame laparoskopiu najčastejšie na zistenie priechodnosti vajíčkovodov, odstránenie dorbných zrastov a na potvrdenie a odstránenie ložísk endometriózy. Laparoskopicky môžeme odstrániť aj iné cysty na vaječníkoch ako endometriotické. Pri závažnom poškodení vajíčkovodov navrhujeme ich odstránenie.
Hysterosalpingografia (HSG) je röntgen kontrastné vyšetrenie, ktoré má za cieľ zobraziť dutý systém vnútgorného genitálu - maternicu a vajíčkovody. Robíme ho väčšinou bez anestézie. Hysterosalpingografiou zisťujeme niektoré vrodené vyvojové chyby maternice, ktoré nevidíme dobre laparoskopicky. Je to aj jednoduchá a rýchla metóda na zistenie priechodnosti vajíčkovodov, ale môže mať falošne pozitívne výsledky. Súčasné technické možnosti prístrojov, tzv. computerizovaná hysterosalpingografia, eliminujú doterajšie nevýhody HSG.
Liečba neplodnosti
Všetky postupy, pri ktorých manipulujeme s gamétami alebo s embryami s cieľom dosiahnuť graviditu alebo zlepšiť predpoklady na jej dosiahnutie, voláme súhrnným názvom asistovaná reprodukcia (AR). Ako metódy asistovanej reprodukcie sú obyčajne označované postupy, ktoré používajú jeden zo spôsobov mimotelového oplodnenia, ale patria medzi ne aj manipulácie s gamétami, po ktorých očakávame zlepšenie podmienok pre oplodnenie v prirodzenom prostredí (v organizme ženy, obyčajne vo vajíčkovodoch). V súčasnosti medzi takéto metódy patria intrauterinné inseminácie (IUI). Na väčšine pracovísk AR sa robia homológne aj heterológne inseminácie (viazané na činnosť spermiobanky).
Pred érou mimotelového oplodnenia s dnešnou vysokou úspešnosťou patrila medzi bežné metódy asistovanej reprodukcie aj priama inseminácia do peritoneálnej dutiny (DIPI – direct intraperitoneal insemination) a vloženie gamét (oocytov a spermií) do vajíčkovodov (GIFT – gamete intrafalopian transfer). Pri DIPI boli spermie instilované do Douglasovho priestoru cez zadnú pošvovú klenbu, nevýhodou metódy bolo vyššie riziko ektopickej gravidity, hlavne pri nedostatočne overenej priechodnosti vajíčkovodov. GIFT boli robené laparoskopicky alebo špeciálnymi transuterinnými katétrami. Hlavnou nevýhodou týchto metód bola nízka úspešnosť a vysoká invazívnosť, nahradené boli úspešným IVF programom.
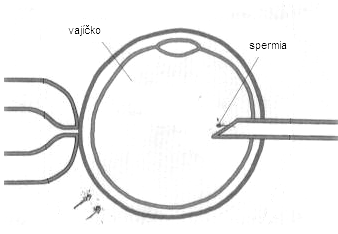
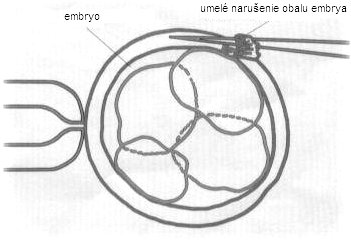
Medzi metódy asistovanej reprodukcie viazané na mimotelové oplodnenie patria in vitro fertilizáca (IVF) a embryotransfer (ET), intracytoplazmatická injekcia spermie (ICSI), aspirácia spermií z nadsemeníkov (MESA – microsurgical epidydimal sperm aspiration), testikulárna extrakcia spermií (TESE – testicular sperm extraction), asistovaný „hečing“ (assisted hatching), predĺžená kultivácia embryií, kryokonzervácia embryí a v súčasnosti už aj oocytov, predimplantačná genetická diagnostika (PiGD), natívne IVF/ICSI cykly, transfer 1 embrya (SET – single embryo transfer) a in vitro maturácia oocytov (IVM). Všetky uvedené metódy AR sú dostupné aj na Slovensku.
Najčastejšie používaná metóda AR je IVF + ET, z mikromanipulačných techník sa používa hlavne ICSI, ktorá je v súčasnosti rutinnou metódou. Kryokonzerváciou embryí s následnými kryoembryotransfermi (KET) sa zlepšuje úspešnosť liečby vyjadrená počtom gravidít na počet absolvaných liečebných cyklov (kumulovaná úspešnosť na cyklus). Aj keď sa úspešnosť liečby vyjadruje obyčajne počtom dosiahnutých gravidít na cyklus alebo na transfer, zmyslom liečby je úspešnosť vyjadrená počtom narodených detí (take home baby rate).
Metódy asistovanej reprodukcie sú zhrnuté v tab. 1 a schematicky zobrazené na obr. 1-6
| IUI-H | homológna intrauterinná inseminácia | Obr.1 |
| IUI-D | intrauterinná inseminácia od darcu | |
| IVF+ET | in vitro fertilizáca a embryotransfer | |
| ICSI | intracytoplazmatická injekcia spermie | Obr.3 |
| IUI-H | homológna intrauterinná inseminácia | |
| MESA | mikrochirurgická aspirácia spermií z nadsemeníkov | |
| TESE | testikulárna extrakcia spermií | |
| KET | kryoembryotransfer | Obr.5 |
| assisted hatching | Obr.4 | |
| predĺžená kultivácia embryí | ||
| natívne IVF/ICSI cykly | ||
| soft stimulačné protokoly | ||
| SET | selektívny transfer jedného embrya | |
| PiGD | predimplantačná genetická diagnostika | Obr.6 |
| IVM | in vitro maturácia oocytov |
|
|
|
|
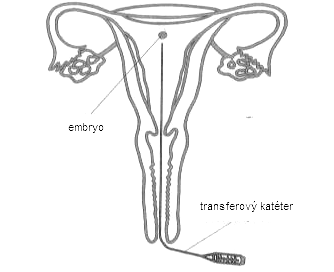
|
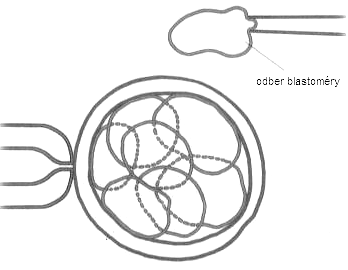
|
Úhrada liečby neplodnosti
Zo zdravotného poistenia je hradený malý počet liekov, na ktoré netreba žiadať výnimku revízneho lekára poisťovne. Predpísať ich môže každý gynekológ, používame ich na indukciu ovulácie (podpora dozretia a uvoľnenia vajíčka) a na hormonálnu podporu začínajúcej gravidity.
Ďalej sú zo zdravotného poistenia hradené niektoré laboratórne vyšetrenia, napríklad hormonálne vyšetrenie, základné genetické vyšetrenie, hematologické vyšetrenie v indikovaných prípadoch. Nie je hradená väčšina genetických a imunologických vyšetrení.
Na základe zoznamu zdravotných indikácií a po schválení revíznym lekárom sú hradené 3 cykly mimotelového oplodnenia do dosiahnutia 39 rokov veku ženy v prípade, keď neabsolvovala umelé prerušenie gravidity a sterilizáciu. Súčasťou úhrady je 75% ceny liekov, 25% pacient dopláca v lekárni. Presnejšie kritériá sú na webových stránkach zdravotných poisťovní:
Podľa Nariadenia vlády SR č. 777/2004 Z. z. (v zmysle § 3 ods. 8 cit. zákona č. 577/2004 Z. z, ktorým sa vydáva Zoznam chorôb) sa na základe verejného zdravotného poistenia uhrádzajúnajviac tri cykly výkonov asistovanej reprodukcieženám do dovŕšenia 39. roku veku života, ak ide o nasledovné príčiny neplodnosti (príloha č. 2. časť V k cit. Naradeniu vlády SR č. 777/2004 Z. z.):
- Chýbajúce vajcovody alebo nezvratné poškodenie vajcovodov diagnostikované laparoskopicky alebo laparotomicky, okrem stavov, ktoré vznikli ako následok predchádzajúcej sterilizácie alebo umelého prerušenia tehotenstva.
- Endometrióza ženy, ktorá je diagnostikovaná laparoskopicky alebo laparotomicky.
- Nezvratné poškodenie vaječníkov, ktoré je potvrdené biochemicky, laparoskopicky alebo laparotomicky, ak toto poškodenie nie je následkom umelého prerušenia tehotenstva.
- Idiopatická sterilita, ktorá je neúspešne liečená jeden rok v špecializovanom zdravotníckom zariadení.
- Mužský faktor sterility - azoospermia, astenospermia, ejakulačné dysfunkcie a ochorenia súvisiace s chemoterapiou alebo po úrazovými stavmi, ktoré sú overené andrológom.
- Imunologické príčiny sterility, ktoré sú overené laboratórne.
- Riziko dedičného ochorenia, v ktorého dôsledku nemôžu mať manželia zdravé potomstvo, ktoré je overené genetikom.
- Endokrinné príčiny sterility overené endokrinológom.
Žiaľ, nie sú stanovené jednoznačné pravidlá, s ktorými zdravotníckymi zariadeniami ktoré poisťovne uzavrú zmluvu a ktoré výkony budú preplácať.
Intrauterinná inseminácia (IUI)
Intracytoplazmatická injekcia spermie (ICSI)
Predĺžená kultivácia embryí
Celý kryoprogram - mrazenie, skladovanie a rozmrazovanie spermií, oocytov a embryí
Celý donorský program - donorstvo spermií, oocytov a embryí
Predimplantačná genetická diagnostika
Genetické vyšetrenie spermií - DNA fragmentácia, FISH
Mikrochirurgická aspirácia spermií z nadsemeníkov (MESA)
Mikrochirurgická extrakcia spermií zo semeníkov (TESE)


